Gewichtsregulation verstehen: BMI, Essstörungen und Wasserhaushalt
- 16. Feb.
- 9 Min. Lesezeit

Im letzten Beitrag haben wir gelernt, dass unser Körper kein starres System ist, das einfach „Kalorien rein, Kalorien raus“ umsetzt, sondern ein hochkomplexes Regulationssystem, das Gewicht, Energie, Flüssigkeitshaushalt und Hormone aktiv steuert. Wer diese Mechanismen versteht, kann gesunde Strategien entwickeln, statt gegen die eigenen biologischen Prozesse anzukämpfen.
Stell dir den Körper bildlich wie ein intelligentes Thermostat vor: Es misst ständig den aktuellen Zustand – Temperatur, Blutzucker, Flüssigkeit – und reagiert auf Abweichungen, um alles im Gleichgewicht zu halten. Wird der Körper über längere Zeit unter- oder überversorgt, passen sich Stoffwechsel und Hormone aktiv an, oft ohne dass wir es bewusst merken.
In diesem Beitrag richten wir den Fokus auf praktische Herausforderungen im Gewichtsmanagement.
Wir schauen uns an:
BMI und individuelle Körpermerkmale – warum Zahlen allein oft nicht aussagekräftig sind
Wasserhaushalt – wie Flüssigkeit das Gewicht beeinflusst und was normal ist
Essstörungen und Adipositas – biologische und psychologische Hintergründe
Gesunde Gewichtszunahme und -abnahme – wie man den Körper Schritt für Schritt unterstützt
Das Ziel ist es, Krisensituationen zu verstehen und handhabbar zu machen, sodass Leser:innen lernen, ihren Körper gezielt zu unterstützen, statt ihn durch extreme Maßnahmen zusätzlich zu belasten.
BMI und individuelle Körpermerkmale:
Warum Zahlen allein nicht genügen
Der Body-Mass-Index (BMI) ist eine erste Orientierung, um das Verhältnis von Gewicht zu Körpergröße einzuordnen.
Die BMI-Formel lautet:
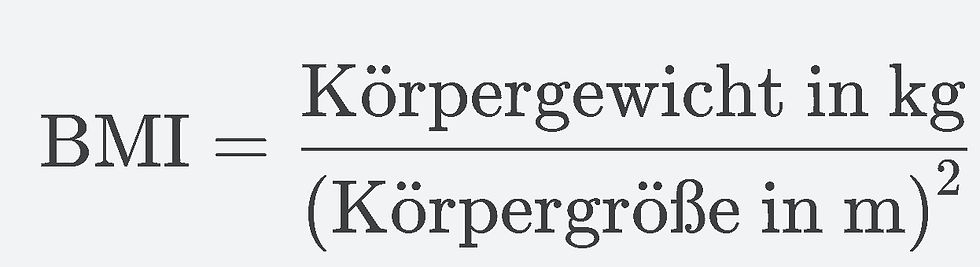
Beispiel: Eine Person mit 70 kg und 1,70 m Körpergröße hätte einen BMI von:
70/(1,72)² ≈ 24,270
Laut der Weltgesundheitsorganisation (WHO) gelten folgende Richtwerte:
Untergewicht: BMI < 18,5
Normalgewicht: BMI 18,5–24,9
Übergewicht: BMI 25–29,9
Adipositas: BMI ≥ 30
Diese Zahlen geben einen groben Rahmen – ähnlich wie Meilensteine auf einer Wanderkarte –, doch sie erzählen noch lange nicht die ganze Geschichte.
Ein wichtiger Punkt: Der BMI kann visuell und biologisch unterschiedliche Körperformen nicht gerecht abbilden. Eine Person mit 1,80 m und 80 kg wirkt anders als eine Person mit 1,50 m und 56 kg, auch wenn beide denselben BMI hätten. Auf den ersten Blick könnte die größere Person gesünder aussehen, während der BMI dasselbe sagt wie bei der kleineren Person. Deshalb ist der BMI kein absolutes Maß für Gesundheit oder Fettleibigkeit, sondern lediglich ein statistischer Richtwert (Katzmarzyk et al., 2017).
Zwei Menschen können denselben BMI haben, aber völlig unterschiedliche Körperzusammensetzungen: Die eine Person kann einen hohen Muskelanteil und wenig Fett besitzen, die andere überwiegend Fettgewebe und weniger Muskeln. Hier kommen die individuellen Körpermerkmale ins Spiel: Genetik, Stoffwechselrate, Hormonhaushalt, Fettverteilung oder Knochenstruktur beeinflussen, wie der Körper auf Ernährung und Bewegung reagiert.
Stell dir den Körper wie ein Mosaik aus vielen Bausteinen vor: Muskeln, Fettdepots, Wasseranteil, Bindegewebe und Knochenstruktur – jede Person hat ein einzigartiges Zusammenspiel. Auch der Flüssigkeitshaushalt kann die Waage kurzfristig stark beeinflussen. Wassereinlagerungen durch Salz, hormonelle Schwankungen oder Menstruationszyklen können innerhalb weniger Tage einige Kilogramm Unterschied ausmachen, ohne dass sich die Fettmasse verändert hat (Stachenfeld, 2008).
Fazit: Der BMI ist ein nützlicher erster Anhaltspunkt, aber kein absoluter Maßstab. Wer seine individuellen Merkmale kennt – Muskelanteil, Fettverteilung, Wasserhaushalt, Hormone und Körpergröße – kann realistische und gesunde Ziele setzen. Es geht nicht darum, die Zahl auf der Waage zu optimieren, sondern das Mosaik des eigenen Körpers in Balance zu halten.
Wassereinlagerungen:
Warum unser Körper Wasser speichert –
Und wann es problematisch wird
Wassereinlagerungen, auch Ödeme genannt, entstehen, wenn der Körper Flüssigkeit vorübergehend im Gewebe speichert. Doch was genau steckt dahinter – und wann ist es harmlos und wann medizinisch relevant?
Physiologische, harmlose Wassereinlagerungen
Der Körper speichert Wasser nicht zufällig: Flüssigkeit ist lebenswichtig. Sie transportiert Nährstoffe, entsorgt Abfallprodukte, puffert Hormone und schützt Zellen vor mechanischem Druck. Wasser im Gewebe wirkt wie ein temporärer Puffer, der Schwankungen ausgleicht.
Zu den häufigsten harmlosen Auslösern gehören:
Salzhaltige Mahlzeiten:
Natrium zieht Wasser ins Gewebe. Wer abends viel Salz isst, kann am nächsten Morgen kleine Schwellungen im Gesicht, an Händen, Füßen oder Knöcheln sehen.
Kohlenhydratreiche Nahrung:
Glukose wird in den Muskeln als Glykogen gespeichert, das Wasser bindet. Wer viele stärke - oder zuckerhaltige Lebensmittel isst, bemerkt daher kurzfristig eine Gewichtszunahme durch gespeichertes Wasser.
Hormonelle Schwankungen:
Zyklusbedingte Veränderungen bei Östrogen oder Progesteron können die Wasserspeicherung erhöhen.
Hitze oder langes Sitzen/Stehen:
Die Schwerkraft begünstigt Flüssigkeitsansammlungen in Beinen, Füßen und Knöcheln.
Flüssigkeitsmangel:
Paradoxerweise kann auch zu wenig Trinken den Körper dazu bringen, Wasser zu speichern, um Dehydration zu verhindern.
Drucködeme:
Drucködeme entstehen, wenn mechanischer Druck auf das Gewebe wirkt – etwa durch enge Schuhe, hohe Absätze oder straffe Kleidung. Die Flüssigkeit dient hier als Puffer, schützt das Gewebe vor Überlastung und sorgt dafür, dass die empfindlichen Strukturen nicht beschädigt werden.
Diese physiologischen Wassereinlagerungen sind vorübergehend und meist problemlos: Sie verschwinden innerhalb von Stunden oder einem Tag durch moderate Bewegung, Hochlagern der Beine, ausreichendes Trinken und leichte Anpassungen der Ernährung.
Medizinisch relevante Wassereinlagerungen
Nicht alle Ödeme sind harmlos. Anhaltende, schmerzhafte oder stark sichtbare Schwellungen können auf gesundheitliche Probleme hinweisen, z. B.:
Herzschwäche:
Flüssigkeit sammelt sich in Beinen und Füßen, manchmal auch in der Lunge.
Nierenfunktionsstörungen:
Die Nieren regulieren Wasser und Elektrolyte; wenn sie versagen, kann überschüssige Flüssigkeit gespeichert werden.
Lebererkrankungen:
Störungen im Eiweißstoffwechsel führen zu Wassereinlagerungen im Bauchraum (Aszites).
Hormonelle Erkrankungen:
z. B. bei Problemen mit der Schilddrüse oder Nebennieren.
In diesen Fällen muss ärztlicher Rat eingeholt werden, da die Ursachen über einfache Ernährung oder Bewegung nicht regulierbar sind.
Warum Entwässerungstabletten oder
spezielle Tees problematisch sind
Viele versuchen, Wassereinlagerungen mit Entwässerungstabletten oder speziellen Tees zu bekämpfen. Dabei können mehrere Risiken entstehen:
Elektrolytverlust:
Zu viel Wasserentzug kann Kalium, Natrium und Magnesium reduzieren, was Herz und Muskeln belastet.
Gegeneffekt des Körpers:
Der Körper reagiert auf Flüssigkeitsverlust als Stresssignal und speichert anschließend noch mehr Wasser.
Nierenbelastung:
Langfristige Nutzung entwässernder Präparate kann die Nierenfunktion beeinträchtigen.
Wenn entwässernde Mittel oder Tees abgesetzt werden, reagiert der Körper zunächst mit einer kurzfristigen Zunahme von Wassereinlagerungen. Das liegt daran, dass das Gewebe und die Nieren sich an die erhöhte Ausscheidung gewöhnt hatten und der Körper „noch auf Vorrat“ Wasser speichert. Man wirkt oft mehr geschwollen, als man vor der Entwässerung war.
Im Verlauf der nächsten Stunden bis Tage muss der Körper lernen, den Wasserhaushalt wieder selbst zu regulieren. Die Nieren passen die Ausscheidung an, das Gewebe normalisiert sich allmählich, und die Flüssigkeit wird wieder gleichmäßig verteilt.
Kurz gesagt: Absetzen bedeutet vorübergehende Mehrwasserspeicherung, die ein normales Signal des Körpers ist, sich an die wiederhergestellte natürliche Regulation zu gewöhnen.
Praktische Tipps für den Alltag
Trinken nach Durstgefühl, nicht zu wenig:
Paradoxerweise verhindert ausreichendes Trinken überschüssige Wassereinlagerungen, da der Körper keine Angst vor Dehydrierung haben muss.
Moderate Bewegung:
Spazierengehen oder sanftes Training fördert den Rückfluss der Flüssigkeit über das Lymphsystem.
Beine hochlagern:
Besonders nach langem Sitzen oder Stehen reduziert dies Ödeme.
Salz- und Kohlenhydratausgleich:
Übermäßiger Konsum kann kurzfristige Wassereinlagerungen begünstigen, moderate Mengen sind unproblematisch.
Fazit
Wassereinlagerungen sind normal und oft sogar nützlich, weil sie Zellen schützen, Mineralien regulieren und kurzfristig Schwankungen im Körper ausgleichen. Sie stellen kein Zeichen von Fettzunahme oder Krankheit dar – außer, sie treten dauerhaft, schmerzhaft oder stark sichtbar auf. Übermäßige Eingriffe mit Tees oder Entwässerungstabletten sind in den meisten Fällen unnötig oder sogar kontraproduktiv. Wer versteht, warum und wie der Körper Wasser speichert, kann realistisch einschätzen, wann Handlungsbedarf besteht – und behält so die Kontrolle über gesundes Gewichtsmanagement.
Essstörungen
Essstörungen sind komplexe Erkrankungen, die weit über reines Essverhalten hinausgehen. Sie betreffen Körper, Psyche und Stoffwechsel gleichzeitig und entstehen aus einem Zusammenspiel von genetischen, psychologischen und sozialen Faktoren.
Betroffene geraten oft in Teufelskreise aus Kontrolle, Schuldgefühlen und Selbstbild, die zu langfristigen körperlichen und psychischen Folgen führen können.
Dabei gibt es unterschiedliche Formen, von Anorexie über Bulimie und Binge-Eating bis hin zu Adipositas, die alle eigene Mechanismen und Risiken aufweisen. Essstörungen können jede Person betreffen, unabhängig vom Alter, Geschlecht oder Körperbau, und sie erfordern eine gezielte therapeutische Begleitung, um körperliche Schäden zu vermeiden und gesunde Essgewohnheiten wiederherzustellen.
Anorexia nervosa (Magersucht)
Anorexie ist nicht nur ein Zustand von Untergewicht. Viele Betroffene entwickeln eine psychische Sucht nach dem Hungergefühl selbst: Das Gefühl, weniger zu essen als nötig, erzeugt eine Art Belohnungssystem im Gehirn, das kurzfristig Stress reduziert und Kontrolle vermittelt. Typische Symptome sind extreme Kalorienrestriktion, exzessives Kalorienzählen, verzerrtes Körperbild und ständiger Gedanke an Gewicht. Körperlich zeigt sich Müdigkeit, Kälteempfindlichkeit, brüchige Haare und Nägel sowie hormonelle Störungen, wie Ausbleiben der Menstruation.
Langfristige Unterversorgung führt zu Herzrhythmusstörungen, Osteoporose, Muskelschwund, Hormonstörungen und Unterversorgung des Gehirns mit Nährstoffen. Die Sterblichkeit bei unbehandelter Anorexie ist hoch (Treasure et al., 2020).
Die Ursachen sind Multifaktoriell: genetische Prädisposition, Perfektionismus, psychischer Druck, traumatische Erlebnisse oder neurobiologische Dysregulation von Hunger- und Sättigungshormonen. Auch gesellschaftliche Schönheitsideale können die Erkrankung fördern.
Die Therapie umfasst Ernährungsaufbau, Verhaltenstherapie, Familientherapie, medizinische Begleitung und oft auch psychoedukative Maßnahmen, um das Belohnungssystem für Hungergefühle zu normalisieren. Ziel ist es, gesunde Essmuster wieder zu erlernen, Gewicht zu stabilisieren und ein realistisches Körperbild zu entwickeln.
Bulimia nervosa (Bulimie)
Bulimie ist eine Essstörung, die nach außen oft lange unsichtbar bleibt. Viele Betroffene bewegen sich im Normalgewicht, was die Erkrankung besonders tückisch macht. Im Kern ist Bulimie geprägt von einem ständigen inneren Pendel zwischen Kontrollverlust und dem verzweifelten Versuch, diesen rückgängig zu machen.
Typisch sind wiederkehrende Essanfälle, bei denen in kurzer Zeit große Mengen Nahrung aufgenommen werden, begleitet von dem Gefühl, die Kontrolle vollständig verloren zu haben. Darauf folgen sogenannte kompensatorische Maßnahmen, um die Kalorien „ungeschehen“ zu machen: selbstinduziertes Erbrechen, exzessiver Sport, Fastenphasen oder der Missbrauch von Abführmitteln und entwässernden Substanzen. Bulimie ist also nicht nur „Erbrechen nach dem Essen“, sondern ein komplexes Muster aus Essanfällen und Gegenmaßnahmen.
Gefährlich ist Bulimie vor allem, weil sie den Körper dauerhaft in einen Alarmzustand versetzt. Wiederholtes Erbrechen kann zu Entzündungen der Speiseröhre, Zahnschmelzverlust, Elektrolytverschiebungen und Herzrhythmusstörungen führen. Abführmittel und Diuretika stören den Wasser- und Mineralhaushalt und können langfristig die Darmfunktion und Nieren belasten. Psychisch verstärken sich Scham, Schuld und Selbstabwertung, was die Erkrankung weiter antreibt (Mitchell et al., 2017).
Die Ursachen liegen häufig in einer Kombination aus emotionalem Stress, niedrigem Selbstwert, Perfektionismus und einem stark gewichtsfokussierten Selbstbild. Biologisch zeigen Studien Veränderungen im Belohnungssystem und in der Impulskontrolle, wodurch Essanfälle leichter ausgelöst werden und schwerer zu stoppen sind.
Der Weg aus der Bulimie besteht nicht darin, „mehr Disziplin“ zu entwickeln. Entscheidend ist, den Teufelskreis aus Restriktion, Essanfall und Kompensation zu durchbrechen. Verhaltenstherapie, strukturierte Mahlzeiten, das Erlernen eines stabilen Essrhythmus und die Arbeit an Emotionsregulation stehen im Vordergrund. Medizinische Begleitung ist wichtig, um Elektrolytstörungen und körperliche Schäden frühzeitig zu erkennen.
Binge-Eating-Störung
Die Binge-Eating-Störung ist gekennzeichnet durch wiederholte Essanfälle ohne anschließende kompensatorische Maßnahmen. Anders als bei der Bulimie folgt also kein Erbrechen oder extremes Gegensteuern. Die Essanfälle sind häufig mit einem Gefühl von innerer Leere, emotionaler Überforderung oder Stress verbunden.
Betroffene berichten oft, dass Essen kurzfristig wie ein emotionales Beruhigungsmittel wirkt. Für einen Moment entsteht Ruhe oder Trost, doch danach folgen Schuldgefühle, Scham und Frustration. Körperlich kann sich dies in einer schleichenden Gewichtszunahme äußern, muss es aber nicht zwangsläufig.
Gefährlich wird die Binge-Eating-Störung vor allem durch ihre langfristigen Folgen. Wiederholte Essanfälle können das natürliche Hunger- und Sättigungssystem stark verzerren. Zusätzlich steigt das Risiko für metabolische Erkrankungen wie Insulinresistenz, Bluthochdruck und Fettstoffwechselstörungen (Kessler et al., 2013). Psychisch leiden viele Betroffene unter Depressionen, Angststörungen oder sozialem Rückzug.
Die Ursachen liegen häufig in chronischem Stress, emotionaler Dysregulation und erlernten Bewältigungsstrategien, bei denen Essen als primärer Stressregulator dient. Neurobiologisch zeigen sich Veränderungen im dopaminergen Belohnungssystem, ähnlich wie bei anderen Suchterkrankungen.
Der Ausstieg aus der Binge-Eating-Störung beginnt nicht mit Diäten. Restriktion verstärkt den inneren Druck meist zusätzlich. Stattdessen geht es darum, regelmäßige Mahlzeiten, achtsames Essen und neue Strategien zur Stressbewältigung zu etablieren. Psychotherapie, insbesondere kognitive Verhaltenstherapie, zeigt hier gute Wirksamkeit. Ziel ist es, Essen wieder als Versorgung und nicht als emotionales Ventil zu nutzen.
Adipositas als Essstörung
Adipositas wird häufig ausschließlich als Folge von „zu viel Essen“ betrachtet. Wissenschaftlich betrachtet ist sie jedoch eine komplexe, chronische Ess- und Regulationsstörung, bei der biologische, psychische und soziale Faktoren ineinandergreifen. Viele Fachgesellschaften erkennen Adipositas heute als eigenständige Erkrankung an (WHO, 2023).
Adipositas äußert sich durch eine erhöhte Fettmasse, doch entscheidend ist nicht nur das Gewicht, sondern die Dysregulation des Energiestoffwechsels. Der Körper verteidigt ein erhöhtes Gewicht aktiv: Hungerhormone steigen, der Energieverbrauch sinkt, und das Belohnungssystem reagiert sensibler auf hochkalorische Nahrung. Abnehmen wird dadurch biologisch zunehmend schwieriger.
Gefährlich ist Adipositas nicht primär wegen der Zahl auf der Waage, sondern wegen der begleitenden Risiken: Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen, Gelenkprobleme, Schlafapnoe und entzündliche Prozesse im Körper. Gleichzeitig erleben viele Betroffene Stigmatisierung, was Stress und emotionales Essen weiter verstärken kann.
Die Ursachen sind vielfältig: genetische Veranlagung, früh erlernte Essmuster, chronischer Stress, Schlafmangel, hormonelle Veränderungen und psychische Belastungen. Adipositas ist daher kein individuelles Versagen, sondern das Ergebnis eines überlasteten Regulationssystems.
Ein nachhaltiger Umgang mit Adipositas setzt nicht auf radikale Diäten, sondern auf langfristiges Gewichtsmanagement. Dazu gehören Ernährungsumstellungen mit Fokus auf Sättigung, Muskelaufbau, Schlafregulation, Stressmanagement und psychotherapeutische Unterstützung. In manchen Fällen können auch medizinische Therapien oder chirurgische Maßnahmen sinnvoll sein – immer eingebettet in ein ganzheitliches Konzept.
Zusammenführung
Allen Essstörungen ist gemeinsam, dass sie nicht „nur“ Essprobleme sind. Sie spiegeln eine Überforderung des Körpers und der Psyche wider. Heilung bedeutet daher nicht Kontrolle, sondern Verständnis: für den eigenen Körper, seine Signale und seine Schutzmechanismen. Erst wenn Essen wieder Versorgung statt Kampf ist, kann langfristige Stabilität entstehen.
Fazit zu Gewichtsregulation verstehen
Die zentrale Erkenntnis lautet:
Gewicht ist kein isoliertes Ergebnis von „zu viel“ oder „zu wenig“,
sondern Ausdruck eines regulierenden Systems.
BMI-Werte sind Orientierungen – keine Urteile.
Wasserschwankungen sind normal – kein Scheitern.
Essstörungen sind Erkrankungen – keine Charakterfehler oder kein persönliches Versagen.
Wer beginnt, Gewichtsregulation zu verstehen, verschiebt den Fokus:
weg von Selbstkritikhin zu Selbstbeobachtung.
Und genau hier entsteht die Grundlage für Veränderung.
Ausblick:
Stabilität aufbauen statt Symptome bekämpfen
Im nächsten Teil geht es nicht mehr um das „Warum“,sondern um das „Wie“.
Wie stabilisiert man Essverhalten konkret?
Wie baut man Schritt für Schritt Sicherheit auf?
Wie integriert man Struktur, ohne in Zwang zu geraten?
Wie verhindert man Extremreaktionen wie Cheat Days oder Heißhunger?
Wie arbeitet man mit dem Körper – statt gegen ihn?
Denn Gewichtsregulation verstehen ist der erste Schritt –
sie stabilisieren zu lernen ist der zweite.




Kommentare